
terça-feira, 27 de outubro de 2009
Gastrite

REFLUXO GÁSTRICO

O conteúdo do estômago pode fluir de volta para o esôfago, causando desconforto conhecido como azia que é um sintoma comum e freqüentemente ocorre após excesso de alimento ou abuso do consumo de álcool, ou em gestantes. Às vezes, porém o problema persiste ou sua gravidade aumenta e requer cuidados médicos. Se o reflexo permanece, ale pode causar inflamação no esôfago.
Na passagem do esôfago para o estômago, a pressão é bastante forte para impedir a passagem do suco gástrico para o esôfago, pois a mucosa que o reveste não está preparada para receber essa substância irritante.
Quando existe uma fraqueza nessa região ou porque o diafragma (músculo que separa o tórax do abdômen) não consegue conter as estruturas que estão abaixo dele, ou por alterações funcionais do próprio músculo, o estômago sobe e forma uma hérnia chamada hérnia de hiato. Nesse caso, um líquido ácido escapa do estômago, atinge o esôfago e pode alcançar outros órgãos dos aparelhos digestivo e respiratório.
O percurso do suco gástrico até faringe e a boca e a irritação que pode provocar nas estruturas da cavidade oral. Como a parte superior do aparelho digestivo está em contato íntimo com o aparelho respiratório (a faringe é separada da laringe pela epiglote), o suco gástrico pode alcançar a glote e penetrar na laringe, traquéia, brônquios e nos pulmões e provocar problemas graves no organismo.
Obesidade e tabagismo aumentam a probabilidade de refluxo gástrico. Os sintomas também podem se desenvolver em pessoas com hérnia de hiato.
GENGIVITE

A inflamação das gengivas é uma dos problemas mais comuns de todos os problemas de saúde. A causa usual da gengivite é a higiene oral precária, a placa bacteriana (deposição de partículas de alimentos e outros detritos) se acumula em torno da base dos dentes, onde as coroas encontram a gengiva. Esta se torna vermelho-arrocheado e inchada, sangrando com facilidade quando escovada. Se não tratada, essa pode se destacar do colo do dente produzindo uma área de aglomeração de bactérias e causar infecção.
Fatores que contribuem para a gengivite incluem gravidez e diabetes sem controle, devido à alterações hormonais que pode aumentar a susceptibilidade da gengiva e/ou modificar a composição da microflora dentogengival. Alterações hormonais durante a puberdade também podem aumentar o risco de gengivite. O risco de gengivite é elevado por cálculos dentais, dentes desalinhados e mal ajustamento ou limpeza inadequada em dentaduras, pontes e coroas. O medicamento fenitoína, pílulas anticoncepcionais e ingestão de metais pesados também podem causar gengivite. Escovar os dentes com creme dental e usar fio dental são as melhores formas de prevenção.
O principal tratamento é a remoção da placa pelo dentista.
Processo Inflamatório

segunda-feira, 26 de outubro de 2009
Ferimentos

Quando a superfície da pele é lesada por ferimentos, a cicatrização pode ocorrer por si só ou com auxilio médico.
Os ferimentos podem ocorrer por acidente, ou como incisões durante uma cirurgia. A boa cicatrização de um ferimento depende da sua da sua extensão e profundidade, do estado e saúde do paciente, e da prevenção de infecção.
Um ferimento limpo e bem fechado geralmente cicatriza em poucas semanas e quase não deixa marcas. Um ferimento aberto com bordas recortadas leva mais tempo para cicatrizar e pode deixar uma cicatriz com marcas maiores. O processo de cicatrização pode ser auxiliado por fechamento com sutura ou adesivo.
Tipos de lesão.
Perfurante: as perfurantes têm pequenas áreas, mas penetram profundamente. A cicatrização é geral morte rápida, mas há risco de infecção maior por micróbios que penetram o tecido profundo-especialmente a bactéria do tétano (Clostridium tetani) encontrada no solo.
Corte: Os estudos com bordas lisas geralmente se fecham com um mínimo de formação de cicatriz se adequadamente limpos, fechados para promover a cicatrização das bordas da pele e cobertos para isolar de infecção cortes mais profundos podem necessitar de sutura para evitar cicatrizes.
Abrasão: Podem arrancar uma grande área de pele, lesando muitas terminações nervosas e causando dor considerável. Abrasão de epiderme geralmente se causam sem forma cicatrizes, abrasões mais profundas tem maior probabilidade de baixa cicatrizes.
domingo, 25 de outubro de 2009
Trombose
Nas veias superficiais, ocorre aumento de temperatura e dor na área afetada, além de vermelhidão e edema (inchaço). Pode-se palpar um endurecimento no trajeto da veia sob a pele.Nas veias profundas, o que mais chama a atenção é o edema e a dor, normalmente restritos a uma só perna. O edema pode se localizar apenas na panturrilha e pé ou estar mais exuberante na coxa, indicando que o trombo se localiza nas veias profundas dessa região ou mais acima da virilha.
Nas veias superficiais, ocorre aumento de temperatura e dor na área afetada, além de vermelhidão e edema (inchaço). Pode-se palpar um endurecimento no trajeto da veia sob a pele.Nas veias profundas, o que mais chama a atenção é o edema e a dor, normalmente restritos a uma só perna. O edema pode se localizar apenas na panturrilha e pé ou estar mais exuberante na coxa, indicando que o trombo se localiza nas veias profundas dessa região ou mais acima da virilha.
Os fatores que favorecem a coagulação são classificados em três grupos:1 – Estase – é a estagnação do sangue dentro da veia. Isto ocorre durante a inatividade prolongada, tal como permanecer sentado por longo período de tempo (viagens de avião ou automóvel), pessoas acamadas, cirurgias prolongadas, dificuldade de deambulação, obesidade, etc.2 – Traumatismo na veia – qualquer fator que provoque lesão na fina e lisa camada interna da veia, tais como trauma, introdução de medicação venosa, cateterismo, trombose anterior, infecções, etc., pode desencadear a trombose.3 – Coagulação fácil ou Estado de hipercoagulabilidade – situação em que há um desequilíbrio em favor dos fatores procagulantes. Isto pode ocorrer durante a gravidez, nas cinco primeiras semanas do pós-parto, uso de anticoncepcionais orais, hormonioterapia, portadores de trombofilia (deficiência congênita dos fatores da coagulação), etc.
A tromboflebite superficial raramente provoca sérias complicações; as veias atingidas podem, na maioria das vezes, ser retiradas com procedimento cirúrgico, eliminando as chances de complicar. No entanto, se a trombose é numa veia profunda, o risco de complicações é grande.
Complicações imediatas ou agudas – a mais temida é a embolia pulmonar. O coágulo da veia profunda se desloca, podendo migrar e ir até o pulmão, onde pode ocluir uma artéria e colocá-lo em risco de vida.Complicações tardias – tudo se resume numa síndrome chamada Insuficiência Venosa Crônica (IVC), que se inicia com a destruição das válvulas existentes nas veias e que seriam responsáveis por direcionar o sangue para o coração. O sinal mais precoce da IVC é o edema, seguido do aumento de veias varicosas e alterações da cor da pele. Se o paciente não é submetido a um tratamento adequado, segue-se o endurecimento do tecido subcutâneo, presença de eczema e, por fim, a tão temida úlcera de estase ou úlcera varicosa.
sexta-feira, 23 de outubro de 2009
Priapismo

Existem dois tipos principais de priapismo. O primeiro ocorre por lesão venosa. Há uma obstrução no conjunto de veias que drenam o pênis, impedindo que o sangue presente no órgão, retorne ao corpo. A pressão do sangue dentro do pênis se eleva e falta oxigênio para o tecido peniano, gerando um quadro de dor intensa. O priapismo venoclusivo prolongado pode levar a fibrose do pênis e perda da capacidade de atingir uma ereção, observando-se alterações celulares significativas em apenas 24 horas.
O outro tipo ocorre por uma lesão arterial, onde há a ruptura de uma ou mais artérias que levam o sangue até o pênis. O sangue passa a chegar em grande volume e de forma rápida ao órgão, enquanto o escoamento é lento, gerando um estado de ereção prolongada. Como não há deficiência de chegada de sangue às fibras sensitivas do pênis, geralmente não há dor.
A grande diferença é que neste tipo, a consistência do pênis não é de tanta rigidez como no caso da lesão venosa. Isso ocorre porque o sangue consegue deixar o pênis, mesmo que de forma mais lenta que sua chegada a ele, gerando um estado parcial de ereção, que pode perdurar por um longo período, sem causar dor e muitas vezes sem prejudicar o ato sexual.
O priapismo venoso pode ocorrer devido a doenças como anemia falciforme, doenças neurológicas que causam lesão de fibras nervosas envolvidas no mecanismo de ereção (hérnia de disco intervertebral), infiltração tumoral, pneumonia recentes por micoplasma, intoxicação por monóxido de carbono, malária e outras. Também pode ser causado pelo uso de alguns medicamentos como hidralazina, metoclopramida, omeprazol, hidroxizina, tamoxifeno, testosterona, hipotensores (prazosin), antidepressivos (Prozac), ou anticoagulantes (heparina), além de substâncias injetadas no pênis para provocar ereção artificial (papaverina, fentolamina, prostaglandina E1), e abuso de bebidas alcoólicas e drogas (cocaína). Acidentes com grande lesão do períneo e hemorragia local podem comprometer a drenagem do sangue peniano também levando ao quadro de priapismo. Já o priapismo arterial ocorre devido à ruptura das artérias que levam o sangue para o pênis como trauma perineal e/ou peniano.
O diagnóstico de priapismo é simples, pois pode ser baseado na história do paciente, que é clássica.
O priapismo muitas vezes necessita de atendimento médico URGENTE. Os objetivos do tratamento são esvaziar os corpos cavernosos intumescidos, melhorar a dor do paciente, e prevenir a impotência definitiva.
No caso da lesão venosa, a primeira conduta é puncionar o pênis para aspirar o sangue que se encontra estagnado dentro de pênis. Pela mesma punção deve-se introduzir substâncias como noradrenalina que podem ajudar na detumescência peniana (regressão da ereção). Caso essa manobra não solucione o problema, há necessidade de intervenção cirúrgica, para se criar uma comunicação de escape do sangue (shunt) e com isso, permitir a saída do sangue do interior do pênis.
Na lesão arterial, muitas vezes a ligadura cirúrgica da artéria sangrante ou a obstrução dessa artéria por cateterismo (embolização), resolve o problema.
Caso a busca por atendimento médico seja tardia, com permanência do priapismo por várias horas e conseqüente ocorrência de fibrose dos corpos cavernosos, há a possibilidade de comprometimento definitivo das ereções, quando a única solução passa a ser o uso de prótese peniana.
Há também a possibilidade de outros tratamentos, para casos especiais, como no priapismo secundário à doença falciforme, onde poderá ser necessária uma transfusão de sangue ou uso de oxigênio hiperbárico.
quinta-feira, 22 de outubro de 2009
Úlcera venosa

Uma das causas mais freqüentes em outros locais, é a chamada úlcera de decúbito ou de pressão, que acomete as regiões sacra, calcâneos e dorso, quando o paciente fica deitado prolongadamente em uma posição no leito hospitalar ou em sua residência. Outra é a que aparece nos diabéticos, por exemplo, devido ao uso de sapatos apertados, que podem acarretar lesões bolhosas não sentidas, uma vez que estes pacientes possuem alterações de sensibilidade táctil e dolorosa, evoluindo para lesões que só são descobertas por ocasião do exame físico , ou quando surgem infecções nas mesmas.
Dependendo do sistema vascular acometido, venoso ou arterial, teremos quadros clínicos diferentes.
As lesões de causa venosa são mais comuns e frequentemente localizam-se nas extremidades, ao redor dos maléolos (tornozelos), principalmente o interno. Quase sempre os pacientes apresentam varizes próximas e sangramentos por estas lesões, não são incomuns. Além do quadro clínico do comprometimento do sistema venoso, ou seja, peso, cansaço, edema, eczemas etc., as lesões apresentam aspectos característicos: bordos irregulares e escavados, além da infecção que quando presente, poderá acarretar a necrose da pele (”morte do tecido”). Quando as lesões são de causa arterial a queixa principal é a dor devido a falta da circulação. Diferenciam-se das venosas principalmente por este sintoma. O paciente referirá claudicação - dores ao caminhar determinadas distâncias - e as lesões apresentam fundo pálido, tecidos necróticos em menor extensão, acometendo com frequência as polpas digitais e também os maléolos, tendão de Aquiles, calcâneos e os pontos de atrito da pele.
Uma outra lesão ulcerada que acomete pacientes hipertensos é a conhecida como ulcera maleolar hipertensiva ou úlcera de MARTORELL, extremamente rebelde ao tratamento.
Outros tipos de ulceras que podem acometer o sistema arterial, dizem respeito às doenças inflamatórias - vasculites ou arterites -, que são associadas a problemas imunológicos, reumatológicos e dermatológicos. Menos freqüentes, mas também muito dolorosas e em menor extensão.
No que diz respeito ao tratamento, utilizaremos vasodilatadores, analgésicos, antinflamatórios, antibióticos, flebotônicos e antineuríticos, porém um cuidado especial deverá ser tomado por ocasião dos curativos. Para estes, existem hoje substâncias que atuam de modo diferente, sendo especificas para cada tipo de lesão, tais como: os estimulates da cicatrização, emolientes, umidificantes, os que diminuem as secreções e os que fazem debridamento dos tecidos necróticos. Quanto ao problema das escaras, para preveni-las, hoje existem protetores especiais para os calcâneos e os chamados colchões em ” caixa de ovo”.
quarta-feira, 21 de outubro de 2009
Trombose

Nas veias superficiais, ocorre aumento de temperatura e dor na área afetada, além de vermelhidão e edema (inchaço). Pode-se palpar um endurecimento no trajeto da veia sob a pele.Nas veias profundas, o que mais chama a atenção é o edema e a dor, normalmente restritos a uma só perna. O edema pode se localizar apenas na panturrilha e pé ou estar mais exuberante na coxa, indicando que o trombo se localiza nas veias profundas dessa região ou mais acima da virilha.
Nas veias superficiais, ocorre aumento de temperatura e dor na área afetada, além de vermelhidão e edema (inchaço). Pode-se palpar um endurecimento no trajeto da veia sob a pele.Nas veias profundas, o que mais chama a atenção é o edema e a dor, normalmente restritos a uma só perna. O edema pode se localizar apenas na panturrilha e pé ou estar mais exuberante na coxa, indicando que o trombo se localiza nas veias profundas dessa região ou mais acima da virilha.
Os fatores que favorecem a coagulação são classificados em três grupos:1 – Estase – é a estagnação do sangue dentro da veia. Isto ocorre durante a inatividade prolongada, tal como permanecer sentado por longo período de tempo (viagens de avião ou automóvel), pessoas acamadas, cirurgias prolongadas, dificuldade de deambulação, obesidade, etc.2 – Traumatismo na veia – qualquer fator que provoque lesão na fina e lisa camada interna da veia, tais como trauma, introdução de medicação venosa, cateterismo, trombose anterior, infecções, etc., pode desencadear a trombose.3 – Coagulação fácil ou Estado de hipercoagulabilidade – situação em que há um desequilíbrio em favor dos fatores procagulantes. Isto pode ocorrer durante a gravidez, nas cinco primeiras semanas do pós-parto, uso de anticoncepcionais orais, hormonioterapia, portadores de trombofilia (deficiência congênita dos fatores da coagulação), etc.
A tromboflebite superficial raramente provoca sérias complicações; as veias atingidas podem, na maioria das vezes, ser retiradas com procedimento cirúrgico, eliminando as chances de complicar. No entanto, se a trombose é numa veia profunda, o risco de complicações é grande.
Complicações imediatas ou agudas – a mais temida é a embolia pulmonar. O coágulo da veia profunda se desloca, podendo migrar e ir até o pulmão, onde pode ocluir uma artéria e colocá-lo em risco de vida.Complicações tardias – tudo se resume numa síndrome chamada Insuficiência Venosa Crônica (IVC), que se inicia com a destruição das válvulas existentes nas veias e que seriam responsáveis por direcionar o sangue para o coração. O sinal mais precoce da IVC é o edema, seguido do aumento de veias varicosas e alterações da cor da pele. Se o paciente não é submetido a um tratamento adequado, segue-se o endurecimento do tecido subcutâneo, presença de eczema e, por fim, a tão temida úlcera de estase ou úlcera varicosa.
quinta-feira, 15 de outubro de 2009
QUELÓIDES

quarta-feira, 14 de outubro de 2009
Síndrome de Ehler Danlos
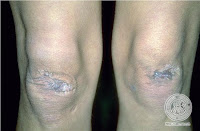 Além da produção de moléculas defeituosas, outras causas de doenças é a produção diminuída ou exagerada de colágeno. A síndrome de Ehler Danlos é um exemplo de produção diminuída do colágeno I. Síndrome de Ehlers-Danlos é a designação atribuída a uma doença congénita pouco comum e de difícil diagnóstico que se caracteriza pelo aumento da mobilidade articular e da elasticidade da pele (tecidos conjuntivos). A pele dos pacientes fica fina e friável, rasgando-se facilmente, e os ligamentos das articulações são frouxos. Numa forma benigna, ele se manifesta nas contorcionistas. Uma variante desta síndrome caracteriza-se pela falha na síntese de colágeno III. Os óbitos decorrem da ruptura das artérias e do intestino. Esta mobilidade anormal tem diferentes implicações no organismo, implicações cuja severidade varia desde a “simples” mobilidade articular e cutânea até a hipermobilidade grave com escoliose, problemas cardíacos e rompimento do baço.Deve o seu nome a Ehlers que descreveu a hipermobilidade articular em 1901 e a Danlos que por sua vez descreveu a fragilidade cutânea em 1908.
Além da produção de moléculas defeituosas, outras causas de doenças é a produção diminuída ou exagerada de colágeno. A síndrome de Ehler Danlos é um exemplo de produção diminuída do colágeno I. Síndrome de Ehlers-Danlos é a designação atribuída a uma doença congénita pouco comum e de difícil diagnóstico que se caracteriza pelo aumento da mobilidade articular e da elasticidade da pele (tecidos conjuntivos). A pele dos pacientes fica fina e friável, rasgando-se facilmente, e os ligamentos das articulações são frouxos. Numa forma benigna, ele se manifesta nas contorcionistas. Uma variante desta síndrome caracteriza-se pela falha na síntese de colágeno III. Os óbitos decorrem da ruptura das artérias e do intestino. Esta mobilidade anormal tem diferentes implicações no organismo, implicações cuja severidade varia desde a “simples” mobilidade articular e cutânea até a hipermobilidade grave com escoliose, problemas cardíacos e rompimento do baço.Deve o seu nome a Ehlers que descreveu a hipermobilidade articular em 1901 e a Danlos que por sua vez descreveu a fragilidade cutânea em 1908.COLÁGENOS
segunda-feira, 12 de outubro de 2009
Doença dos legionários

a doença dos legionários foi descrita primeiramente em 1976 após um surto de uma afecção semelhante a uma pneumonia grave entre os veteranos de guerra, em uma convenção de legionários americanos. Ela afeta mais freqüentemente homens do que as mulheres. Os sintomas assemelham-se aos das demais pneumonias devido às alterações respiratórias. Além disso, portadores podem apresentar diarréias, dor abdominal e icterícia. Ocorre muitas vezes em pessoas de meia idade e idosos, e a doença pode se tornar muita séria ao mesmo tempo fatal nas pessoas com o sistema imunológico enfraquecido.

Bactéria Legionella pneumophilia: Bactéria em forma de bastonete, esta presente na maior parte dos objetos para se acondicionar em água. Multiplicam-se rapidamente nos sistemas de ar-condicionados um que se usa água para o resfriamento do ar e nos encanamentos onde a água pode ficar parada.
quarta-feira, 7 de outubro de 2009
O que é o câncer bucal?

Quais os sintomas deste tipo de câncer?
Nem sempre é possível visualizar os primeiros sinais que indicam a existência do câncer bucal, o que aumenta a importância das consultas regulares com o dentista ou o médico. Seu dentista foi preparado para detectar os primeiros sinais do câncer bucal. Contudo, além das consultas regulares, é preciso que você fale com seu dentista se perceber qualquer dos sinais abaixo: Ferida nos lábios, gengiva ou no interior da boca, que sangra facilmente e não parece melhorar Um caroço ou inchaço na bochecha que você sente ao passar a língua, Perda de sensibilidade ou sensação de dormência em qualquer parte da boca, Manchas brancas ou vermelhas na gengiva, língua ou qualquer outra parte da boca, Dificuldade para mastigar ou para engolir, Dor sem razão aparente ou sensação de ter algo preso na garganta, Inchaço que impede a adaptação correta da dentadura, Mudança na voz.
Como se trata o câncer bucal?
Depois do diagnóstico, uma equipe de especialistas (que inclui um cirurgião dentista) desenvolve um plano de tratamento especial para cada paciente. Quase sempre a cirurgia é indispensável, seguida de um tratamento de radio ou quimioterapia. É essencial entrar em contato com um profissional que esteja familiarizado com as mudanças produzidas na boca por essas terapias.
terça-feira, 6 de outubro de 2009
 De acordo com o site G1 de São Paulo: "A Universidade Federal de Minas Gerais (UFMG) divulgou, nesta sexta-feira (18), o número de inscritos no vestibular 2010. Os cursos de medicina e biomedicina são os mais concorridos com 34,52 e 22,98 concorrentes por vaga, respectivamente. Engenharia química é o terceiro com mais inscrições, são 22,52 candidatos por vaga."
De acordo com o site G1 de São Paulo: "A Universidade Federal de Minas Gerais (UFMG) divulgou, nesta sexta-feira (18), o número de inscritos no vestibular 2010. Os cursos de medicina e biomedicina são os mais concorridos com 34,52 e 22,98 concorrentes por vaga, respectivamente. Engenharia química é o terceiro com mais inscrições, são 22,52 candidatos por vaga."Parabéns aos Biomédicos e estudantes do curso de BIOMEDICINA por estarem ganhando reconhecimento e abertura no mercado trabalho para exercerem sua profissão.
Glaucoma

É uma doença causada pela lesão do nervo ótico relacionada à pressão ocular alta. Pode ser crônico ou agudo. Quando crônico é caracterizado pela perda da visão periférica (visão que permite perceber objetos ao nosso redor), devido à lesão das fibras dos nervos que se originam na retina e formam o nervo óptico. O principal fator relacionado a esta lesão é a pressão interna do olho alta, porém existem outros fatores ainda em estudo. Quando agudo, se dá porque a pressão interna do olho torna-se extremamente alta e causa perda súbita e grave da visão (a média da pressão é 16 mmg porém varia entre 12 até 23 mmg sem no entanto causar problemas na maioria das pessoas).
O glaucoma raramente apresenta sintomas, os sinais da doença só vão surgir nos glaucomas agudos, quando o paciente sofre fortes dores de cabeça , fotofobia, enjôo e dor ocular intensa.
Para o diagnóstico do glaucoma alguns exames devem ser realizados, como: tonometria de aplanação (exame para a tomada da pressão intra-ocular), fundo de olho (exame para avaliar se existe lesão do nervo óptico provocado pelo glaucoma), gonioscopia (exame para classificar o tipo de glaucoma) e campo visual (exame para avaliar se há perda do campo visual). O diagnóstico precoce do glaucoma só é feito em um exame oftalmológico de rotina e a medida anual da pressão intraocular é a forma mais sensata de se preservar a visão.
Cegueira Pode Mesmo Intensificar Outros Sentidos

Numa série de estudos, neurocientistas da McGill University testaram participantes cegos e com visão normal para verificar a percepção e habilidade de localizar sons.
Os participantes cegos geralmente tiveram pontuação maior, o que foi uma grande surpresa --até que os cientistas descobriram que o momento em que os participantes tinham ficado cegos afetava seu desempenho.
Os cegos de nascença se saíram melhor, os que ficaram cegos quando crianças ficaram um pouco atrás, e os que perderam a visão após os dez anos de idade não foram melhores que os participantes de visão normal.
A implicação é que um cérebro jovem poderia ser requalificado para que as áreas de processamento visual fossem utilizadas com outros propósitos.
Talvez a maior prova disso tenha sido mostrada em estudos de imagens cerebrais, nos quais cientistas descobriram que indivíduos cegos que melhor puderam localizar um som envolviam tanto o córtex auditivo quanto o occipital, onde ocorre a percepção visual. Participantes cegos que tiveram baixo desempenho, assim como os indivíduos de visão normal, tiveram pouca ou nenhuma atividade no lóbulo visual.
Outros estudos tiveram resultados similares com a identificação de odores e sensações táteis.
Fonte: "Jornal Folha de São Paulo, Adaptado do The New York Times; 06/10/2009"
Sífilis

A sífilis manifesta-se inicialmente como uma pequena ferida nos órgãos sexuais (cancro duro) e com ínguas (caroços) nas virilhas, que surgem entre a 2ª ou 3ª semana após a relação sexual desprotegida com pessoa infectada. A ferida e as ínguas não doem, não coçam, não ardem e não apresentam pus. Após certo tempo, a ferida desaparece sem deixar cicatriz, dando à pessoa a falsa impressão de estar curada. Se a doença não for tratada, continua a avançar no organismo, surgindo manchas em várias partes do corpo (inclusive nas palmas das mãos e solas dos pés), queda de cabelos, cegueira, doença do coração, paralisias. Caso ocorra em grávidas, poderá causar aborto/natimorto ou má formação do feto. A transmissão da sífilis pode ser passada de uma pessoa para outra por meio de relações sexuais desprotegidas (sem preservativos), através de transfusão de sangue contaminado (que hoje em dia é muito raro em razão do controle do sangue doado), e durante a gestação e o parto (de mãe infectada para o bebê).
Como não há perspectiva de desenvolvimento de vacina, em curto prazo, a prevenção recai sobre a educação em saúde: uso regular de preservativos, diagnóstico precoce em mulheres em idade reprodutiva e parceiros, e realização do teste diagnóstico por mulheres com intenção de engravidar.
Governo destina R$ 2,1 bilhões à Saúde para combater gripe suína

segunda-feira, 5 de outubro de 2009
O prêmio Nobel da Medicina de 2009 - descoberta e identificação da telomerase

Elizabeth Blackburn, Jack Szostak e Carol Greider ganharam o prémio equivalente a 1,42 milhão de dólares pelos seus trabalhos sobre os telómeros e a enzima telomerase.
Esta enzima desempenha ela desempenha um papel importante no crescimento descontrolado de tumores.
Esta enzima age sobre uma sequência de bases nitrogenadas encontrada na parte terminal dos cromossomos, os telômeros. Estas estruturas, a cada divisão celular, diminuem e são amplificados em seguida. Este processo de restabelecimento de telômero é feita pela telomerase. Após sucessivas divisões a telomerase se torna inativa e o telômero perde um nomero de bases suficentes, que não serão respostas mais, levando a morte celular. Por este motivo é dito que a telomerase é chamado como "relógio celular".
sábado, 3 de outubro de 2009
Mecanismos de ação do "Relógio Celular"
Uma das mais conhecidas formulações sobre a morte celular esta controlado por nossos genes foi feita por Leonard Hayflick, em 1977. O chamado limite de Hayflick, que afirma que as células irão se dividir e se reproduzir apenas um número limitado de vezes e que esse número é geneticamente programado.
As células humanas, eucarióticas, têm cromossomos lineares. Há dificuldades para a replicação das duas extremidades. Embora a fita contínua possa, teoricamente, ser sintetizada até o final de seu molde, a fita retrógrada não pode. Embora isso não seja um problema em uma única replicação, ao longo de muitos ciclos as extremidades dos cromossomos seriam encurtadas, até que genes essenciais fossem perdidos e a célula morreria. Conseqüentemente, a natureza procura impedir a perda contínua do DNA nas extremidades dos cromossomos. Nesse local existem, então, estruturas protetoras especiais, chamadas de telômeros, que contem muitas repetições de uma seqüência de seis nucleotídeos, rica em GUANINA. Os telômeros humanos contem milhares de repetições TTAGGG. O tamanho dos telômeros é mantido por enzimas, chamadas de telomerases, que adicionam repetições de seis nucleotídeos sua extremidade.
Segundo esta teoria, a enzima telomerase é considerada um relógio biológico, um marcador a indicar que a senescência celular irá se instalar inevitavelmente, causando o envelhecimento.
A telomerase é uma enzima classificada como transcriptase reversa, composta de uma subunidade de uma proteína que possui um componente interno de RNA que é uma região molde para a produção de DNA. Esta subunidade é identificada por TERT, está na região do C- terminal do polipeptídeo, também na região N-terminal, basicamente na região dos telômeros.
O gene de produção da telomerase e o gene conhecido por p 53 devem participar de um sistema eficiente de supressão de tumores, mas em contrapartida, com a diminuição da ação da telomerase, os cromossomos se encurtam na região dos telômeros e, inevitavelmente, por causa da manutenção de um tecido jovem, que necessita de divisões celulares contínuas, surge o envelhecimento, a senescência. Quando a telomerase está atuante, permite a alta capacidade de divisões celulares por mitoses sucessivas, o que seria uma proteção contra a senescência. O envelhecimento seria o preço de uma vida sem câncer.
Menopausa e o Risco de Osteoporose

Hormônios
Ao lado da calcitonina (produzida pela tireóide) os hormônios sexuais produzem nos ossos mecanismos que retardam a destruição óssea (osteoclastos) e estimulam a formação de “osso novo” pelos osteoblastos. A vitamina D e o hormônio das glândulas paratireóides (chamado de PTH ou paratormônio) estimulam os osteoblastos a formar osso novo.
Desintometria
Osteopenia e Osteoporose
FONTE: "Revista Veja; 05/10/2009"
sexta-feira, 2 de outubro de 2009
Quando ir ao Médico: Saiba Quais Sintomas Não Podem Ser Desprezados
5) Sonolência crônica

6) Falta de ar

8) Juntas quentes e vermelhas

9) Inchassos persistentes

Hipoalbuminemia; Insuficiência cardíaca; Trombose; Problema nos rins ou fígado.
10) Dor no peito

Fontes: "Paulo Olzon Monteiro da Silva, infectologista e chefe da disciplina de Clínica Médica da Universidade Federal de São Paulo (Unifesp); Ana Paula de Oliveira Ramos, clínica-geral e suplente do capítulo de dor e cuidados paliativos da Sociedade Brasileira de Clínica Médica (Sbcm)."
quinta-feira, 1 de outubro de 2009
Depressão e Tireóide
 A síndrome depressiva é caracterizada por alterações de humor, com ansiedade, insônia e demais sintomas psicológicos que persistem por um período mínimo de duas semanas, com impacto mais ou menos profundo nas atividades sociais e ocupacionais, prejudicando o trabalho do paciente, ou limitando sua atividade produtiva e profissional. A severidade da depressão é geralmente avaliada por uma escala de pontos em que cada sintoma ganha um valor numérico. Os pacientes que, nesta escala, têm um “score” muito elevado são portadores de depressão extremamente severa.
A síndrome depressiva é caracterizada por alterações de humor, com ansiedade, insônia e demais sintomas psicológicos que persistem por um período mínimo de duas semanas, com impacto mais ou menos profundo nas atividades sociais e ocupacionais, prejudicando o trabalho do paciente, ou limitando sua atividade produtiva e profissional. A severidade da depressão é geralmente avaliada por uma escala de pontos em que cada sintoma ganha um valor numérico. Os pacientes que, nesta escala, têm um “score” muito elevado são portadores de depressão extremamente severa.As Causas
A Fução da Tireóide e a Depressão
Fonte: "Revista Veja; 17/08/2009"









